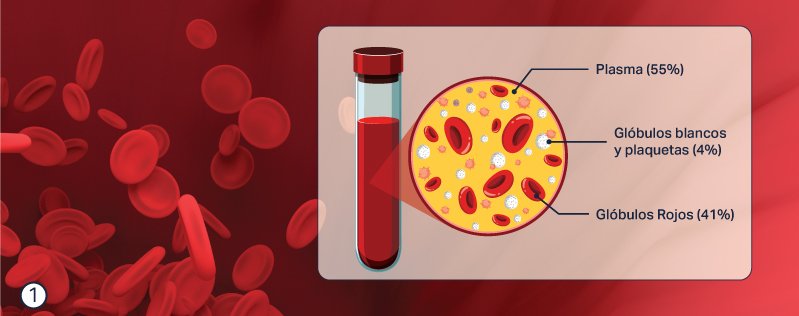
 Figura 1.
Figura 1.
Como ya os habíamos indicado, en esta publicación vamos a hablar sobre la sangre como material clave en el proceso de regeneración. Esto no es una novedad, tanto en medicina como en odontología siempre se ha buscado algo de sangrado sobre la herida o el defecto, para facilitar la iniciación de un proceso regenerativo, así como para facilitar la adhesión del material que vamos a utilizar.
La utilización de este material tiene un fundamento científico, no sólo se debe a su grado de biocompatibilidad. Lo podemos entender revisando, de forma general, cómo se produce el proceso de formación de tejidos cuando tiene lugar una herida. El primer paso es la formación de un coágulo de sangre en el lugar donde se ha producido el daño. La mayoría de las personas utilizan un biomaterial junto con el cóagulo de sangre y creen que es ese material por el que se da el proceso regenerativo, olvidando el importante papel que tiene la sangre. Ya que este es un tema extenso, lo dividiremos en dos publicaciones. En esta primera parte, explicaremos cómo el coágulo actúa en la regeneración y, en la segunda parte, nos adentraremos en su propiedades físicas y químicas.
En esta, nos centraremos en el proceso hemostático, que es el primero que tiene lugar durante la curación de un defecto o daño óseo. Al ser el hueso un tejido vascularizado, si llega a sufrir algún daño, éste también se produce, inmediatamente, en el periostio, endostio y los tejidos blandos de alrededor. La hemorragia y el edema que se producen en la lesión interrumpen la llegada de oxígeno y nutrientes a los osteocitos y eventualmente inducen la necrosis de los extremos de los huesos donde ha tenido lugar la fractura. Con el motivo de evitar la pérdida excesiva de sangre y mantener el flujo de sangre al resto del cuerpo, se estimula la hemostasis. La hemostasis es un proceso muy regulado e incluye tres eventos que ocurren muy rápidamente: la vasoconstricción, la formación del tapón de plaquetas y, finalmente, la coagulación.
VASOCONSTRICCIÓN
Primera e inmediata respuesta al daño en un vaso sanguíneo. Cuando los vasos sanguíneos son lesionados, algunas proteínas de la matriz extracelular, que cubren el endotelio, son expuestas al flujo sanguíneo. Varias moléculas (entre ellas, colágeno y fibronectina) interactúan con receptores, estimulando así la adhesión de plaquetas en el sitio herido. Estas plaquetas además generan otra serie de factores que estimulan la contracción de las células musculares de los vasos y hacen que los éstos en se contraigan en el lugar de la herida (Figura 2.), evitando la pérdida de sangre y dando tiempo para la formación del tapón de plaquetas y la coagulación.
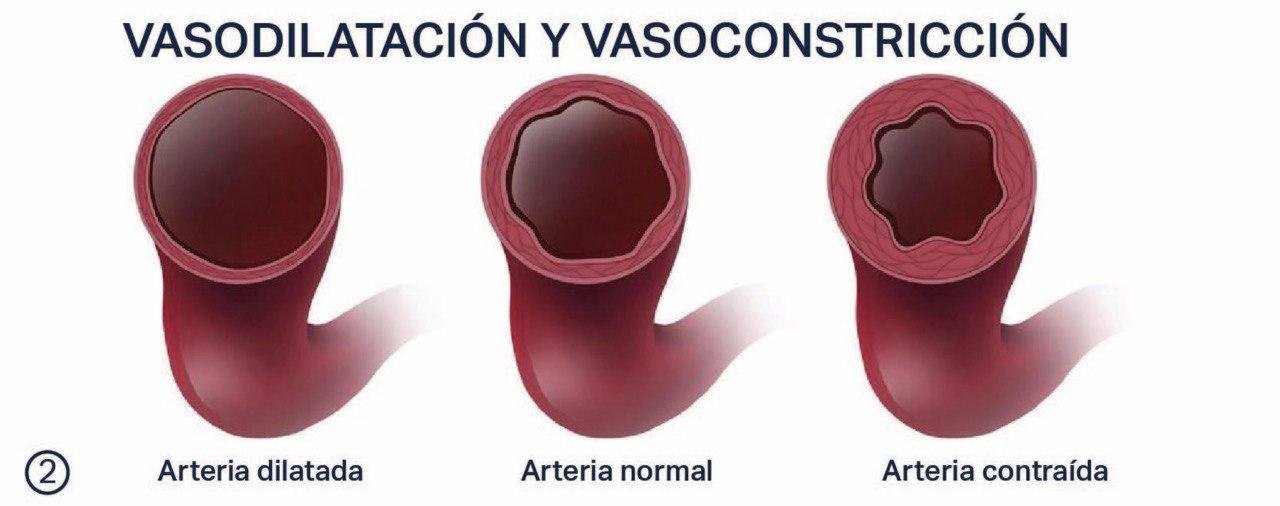 Figura 2. Diferentes estados de contracción de un vaso sanguíneo.
Figura 2. Diferentes estados de contracción de un vaso sanguíneo.
LAS PLAQUETAS Y LA FORMACIÓN DEL TAPÓN DE PLAQUETAS
Las plaquetas, también conocidas como trombocitos, circulan por la médula ósea y la sangre. Cuando están en contacto con superficies trombogénicas (como un vaso sanguíneo lesionado o colágeno) y componentes solubles, son activadas y sufren una serie de cambios fisiológicos que permiten que se aumente su capacidad de adhesión y activación en los vasos donde ha tenido lugar la lesión. Todo esto facilita la agregación de las plaquetas, que finalmente crearán un tapón y, a su vez, orquestra la activación de la coagulación (Figura 3.).
 Figura 3. Factores de coagulación que intervienen durante la hemostasis y en la formación del coágulo de sangre.
Figura 3. Factores de coagulación que intervienen durante la hemostasis y en la formación del coágulo de sangre.
COAGULACIÓN
El propósito principal de la coagulación es crear un coágulo hemostático estable por medio de la formación una malla de fibrina alrededor de la lesión. La coagulación se puede producir por dos medios distintos: uno intrínseco y otro extrínseco. En el primero, se lleva a cabo a través de la activación de ciertas moléculas. Mientras que el extrínseco se debe a la liberación del factor tisular de distintas células después de que se produce la lesión vascular y estímulos inflamatorios. En los dos mecanismos se llevan a cabo una serie de reacciones proteolíticas (lisis de proteínas) donde un enzima precursor se vuelve activa e inicia la activación de una cascada de eventos. Se ha revelado que la activación de las plaquetas estimula superficies de fosfolípidos que aumentan la formación y función de complejos enzimáticos y, por lo tanto, propagan aún más la activación de la coagulación. Los dos mecanismos generan la activación de la trombina que cataliza la conversión de fibrinógeno en fibrina. Restringe la formación de una malla de fibrina al lugar donde se localiza la herida. Además de plaquetas, otra serie de células y proteínas también se incorporan al coágulo en crecimiento (Figura 4.). Progresivamente se va formando un coágulo hemostáticamente estable y definitivo entre los dos extremos donde se ha producido la fractura de los huesos, este coágulo se denomina hematoma. El hematoma no sólo preserva la integridad del vaso y estabiliza la fractura, sino que además soporta la inflamación subsecuente, la formación del tejido granular y la remodelación ósea.
 Figura 4. Formación del coágulo de sangre en el lugar de la lesión.
Figura 4. Formación del coágulo de sangre en el lugar de la lesión.
CONCLUSIÓN
Con toda esta información ya es suficiente por hoy, ya sabéis porqué la sangre es tan importante en la curación de la herida. Es un componente crucial en el proceso regenerativo y, aunque se pueden utilizar otros biomateriales, éste simplemente colabora con el coágulo, no es el director de esta orquesta. La sangre es generada por nuestro cuerpo y, por lo tanto, no existen ningún otro compuesto tan completo y con tantos nutrientes. No olvidemos esto. Por eso, en Osteophoenix promovemos el uso de la sangre coagulada con todos sus componentes, sin ningún tipo tratamiento, para la regeneración ósea guiada. En la siguiente publicación continuaremos analizando el coágulo, pero esta vez profundizaremos en sus propiedades físicas y químicas. El coágulo no sólo contiene una gran variedad de nutrientes y es el material más biocompatible, sino que, además, tiene una serie de características que permiten su manipulación.
Bibliografía
- Shiu, H., Goss, B., Lutton, C., Crawford, R. and Xiao, Y., 2014. Formation of Blood Clot on Biomaterial Implants Influences Bone Healing. Tissue Engineering Part B: Reviews, 20(6), pp.697-712./
Imágenes
- https://psychonautwiki.org/wiki/File:Vasodilation_and_vasoconstriction.png
- https://igcse-biology-2017.blogspot.com/2017/06/264b-understand-how-platelets-are.html
- https://conceptodefinicion.de/wp-content/uploads/2017/08/Coagulaci%C3%B3n23.jpg


